Wo bleibt die Grippe im Sommer?
Warum Krankheitserreger sich im Jahreszyklus unterschiedlich ausbreiten
Teil 1 der TAKTVOLL-Serie „Saisonalität von Infektionskrankheiten – was können wir für Covid-19 erwarten“
25 Jahre hatte Walter Hugentobler seine Hausarztpraxis in der Nähe des internationalen Flughafens Zürich-Kloten. In jedem Winter ab November war sein Wartezimmer voll mit hustenden Patienten. Außerdem kamen viele Flugangestellte, die das ganze Jahr über mit Infekten der Atemwege zu tun hatten. Hugentoblers Interesse war geweckt. Warum treten manche Infektionskrankheiten besonders häufig in der kalten Jahreszeit auf? Hat die niedrige Luftfeuchtigkeit im Winter bzw. das extrem trockene Flugklima womöglich etwas damit zu tun?
Walter Hugentobler ist inzwischen pensioniert, doch als Experte zum Thema „Saisonalität von Atemwegsinfektionen“ begleitet er Projekte an Schweizer Universitäten, bei denen MikrobiologInnen, VirologInnen und AerosolphysikerInnen zum Beispiel erforschen, welchen Einfluss die Luftfeuchtigkeit auf die Stabilität von Grippeviren hat.
Hippokrates und der Kalender der Epidemien
Die Beobachtung, dass manche Krankheiten besonders häufig während bestimmter Jahreszeiten auftreten, und die Frage nach den Ursachen, ist schon sehr alt. In seinen „Epidemienbüchern“ notierte Hippokrates bereits 400 Jahre vor Christus ein verstärktes Auftreten von Atemwegserkrankungen im Winter. Wirklich gut untersucht sei das Phänomen der Saisonalität doch auch fast 2500 Jahre danach noch nicht, sagt Micaela Martinez, die sich an der Columbia University mit dem bisher kaum beachteten Feld der „Ökologie der Infektionskrankheiten“ beschäftigt.
———————-👋 Bei „Taktvoll – dem Wochenimpuls für mehr (Bio)Rhythmus im Leben“ erhältst du jeden Mittwoch eine Mail – mit Gedanken, Fakten und Ideen aus der Naturwissenschaft, aus Literatur, Musik oder Spiritualität. Schau doch mal vorbei!🔆———————-
Dabei ist die Forschung äußerst wichtig. Wer die entscheidenden Faktoren kennt, kann eine Epidemie besser vorhersagen, womöglich sogar verhindern und auch den idealen Zeitpunkt für eine Impfung finden, so es einen Impfstoff gibt. „Wenn wir genau wüssten, was die Influenza-Grippe auf das Sommer-Niveau drückt, würde das effektiver sein als jede Grippe-Impfung“, sagt der Epidemiologe Scott Powell von der Bill & Melinda Gates Foundation.
Vor zwei Jahren hat Micaela Martinez das Konzept eines „Epidemie-Kalenders“ vorgestellt, nach dem fast jede akute Infektionskrankheit abhängig von der geografischen Lage ihr eigenes saisonales Fenster hat, in dem sie aufritt. So gibt es die Grippe hierzulande im Winter, die Windpocken im Frühling, die Kinderlähmung (vor Einführung der Impfung) meist im Sommer. Die treibenden Kräfte, die dahinter stecken, sind vielfältig: die speziellen Eigenarten des Erregers, etwa seine Stabilität außerhalb des Körpers ist wichtig, die äußeren (klimatischen) Bedingungen, die Übertragbarkeit, die Verhaltensweisen der Menschen, die potenziell ansteckbar sind und auch die Dauer der Immunität, die durch die Auseinandersetzung mit dem Virus ausgelöst wird.
Winterviren, Sommerviren
Aktuell kennt man mindestens neun Virustypen, die die menschlichen Atemwege infizieren und Krankheiten auslösen. In der gemäßigten Klimazone gibt es „Winterviren“ wie Influenza, die schon länger kursierenden Coronaviren und das Respiratory Syncytial Virus, RSV. Sie alle treiben ihr Unwesen hierzulande meist von November bis März/April. Adenoviren, das humane Bocavirus, Parainfluenza-, Metapneumo- und Rhinoviren haben prinzipiell das ganz Jahr über Saison. Bei den Parainfluenzaviren gibt es je nach Virustyp aber Höhepunkte im Sommer und Frühling. Rhinoviren infizieren den Menschen hauptsächlich im Herbst und Frühling, doch auch im Winter. Dann jedoch fällt die Erkältung, die sie auslösen, meist schwerer aus.
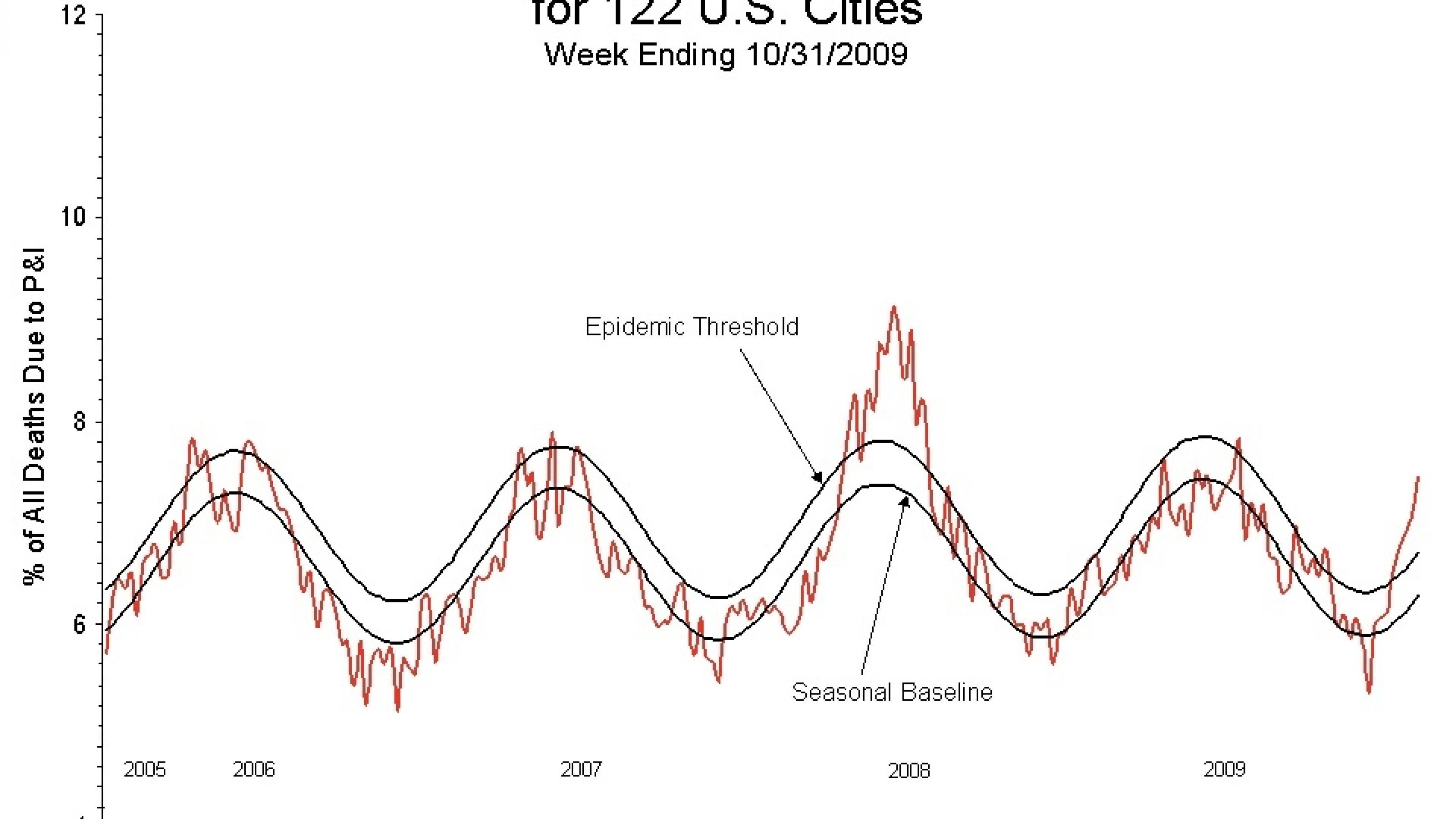
Die Grippewelle beginnt bei uns dann, wenn in jeder 5. der wegen Atemwegsinfekten entnommenen medizinischen Proben Influenza-Viren nachgewiesen werden. In der Saison 2019/2020 war diese Häufigkeit laut RKI in der 2. Kalenderwoche 2020 erreicht. Die Grippewelle ging in der 12. Kalenderwoche 2020 ziemlich pünktlich mit dem kalendarischen Frühlingsanfang zu Ende. Sie war dieses Mal mit 11 Wochen vergleichsweise kurz. In den vorherigen 5 Saisons hielt sie 13 bis 15 Wochen an. Vermutlich haben die Maßnahmen zur Eindämmung der Covid-19-Pandemie hier beigesteuert. Das RKI macht insbesondere die Schulschließungen ab Mitte März verantwortlich, weil Kinder für die Verbreitung der jährlichen Grippe eine wesentliche Rolle spielen.
![ein Diagramm mit verschiedenen farbigen Balken [AI]](https://riff.media/images/who-influenza-0620.jpg?w=911&s=d34dcede09b6c3631973fb6b3c489449&n_w=3840&n_q=75)
Influenza im Sommer
„Wo bleibt die Grippe im Sommer“ fragte das „Deutsche Ärzteblatt“ in einem kurzen Text, der bereits vor 45 Jahren erschien. Die wärmeempfindlichen aber kältestabilen Influenzaviren würden über die Rachenschleimhaut, die während der Wintermonate empfindlicher sei als im Sommer, eine Infektion auslösen, schrieb die Zeitschrift. Im Sommer hielten sich die Viren in bestimmten Vogel- oder auch Schweinearten auf, vermuteten damals einzelne Wissenschaftler. Von dieser Vorstellung hat man sich inzwischen verabschiedet.
„Mit der saisonalen Influenza haben Tiere als Sommerreservoire nichts zu tun“, antwortet Elke Reinking vom Friedrich-Loeffler-Institut, Bundesforschungsinstitut für Tiergesundheit auf meine Anfrage per Email. Eine Rolle spielten Influenza-Viren aus dem Tierreservoir eher dann, wenn ein neues Virus auftauche, wie zum Beispiel 2009 bei der so genannten Schweinegrippe. Für die saisonale Influenza „sind die Stabilität bzw. Haltbarkeit der Influenza-Viren in der Umwelt und saisonbedingtes Verhalten – in der nassen, kalten Jahreszeit mehr und enger zusammen in oft schlecht belüfteten Räumen – die entscheidenden Faktoren“, schreibt Reinking.
Auf beiden Erdhalbkugeln gibt es in den gemäßigten Klimazonen zwar eine eindeutige Grippesaison, sporadisch tauchen die Influenza-Viren aber auch im Sommer bei einigen Erkrankten auf. In den tropischen und subtropischen Regionen gibt es die klassische Grippewelle gar nicht. Dort erkranken das ganze Jahr über Menschen an der Grippe, meist gibt es Krankheitsausbrüche während oder kurz nach der Regenzeit.
Influenza-Viren verschwinden also nie völlig. Um den Äquator herum ist immer Saison, die Grippewelle auf der Südhälfte der Erde beginnt um eine halbes Jahr versetzt zu der unseren. „Der internationale Reiseverkehr oder auch starke Luftströme, der Jetstream, reichen dann aus, dass sich die Viren stärker ausbreiten und zwar dann, wenn die Rahmenbedingungen für sie wieder ideal sind“, sagt Walter Hugentobler. Dazu zählen bei uns die Kälte, die zu extrem tiefer relativer Luftfeuchtigkeit in den Innenräumen führt, ein möglicherweise geschwächtes Immunsystem (trockene Luft, Vitamin D Mangel, siehe Teil 2 dieser Artikelserie) und die veränderten sozialen Aktivitäten im Winterhalbjahr.
Forscher des Imperial College London haben 78 Studien zur Häufigkeit der Grippe während eines Jahres an verschiedenen Standorten der Welt analysiert und die Wetterbedingungen „kalt-trocken“ und „feucht-regnerisch“ als wichtige Faktoren ausgemacht, die mit den saisonalen Schwankungen der Grippe verknüpft sind.
Aerogene oder Kontaktübertragung
Die Viren, die beim Husten in die Luft geprustet werden, sind von einem Wassermantel umgeben. Wenn die relative Luftfeuchtigkeit bei nur 20 % liegt, zieht die Luft das Wasser aus den Tröpfchen und kleine Tröpfchenkerne entstehen, die sich sehr lange in der Luft halten können. „Die Viren darin sind lange haltbar und werden erst dann wieder aktiviert, wenn sie durch das Einatmen auf die feuchten Schleimhäute einer anderen Person geraten“, erklärt Walter Hugentobler. Das kalt-trockene Klima erhöht also die Stabilität der Viren und fördert, dass sie sich in einem ungelüfteten Raum rasch von einem Kranken auf empfängliche Personen in der Nähe ausbreiten können.
In den Tropen bei einer relativen Luftfeuchtigkeit, die dauerhaft bei 60 bis 100 % liegt, bleiben die Viren ebenfalls relativ lange überlebensfähig, aber es bilden sich kaum Tröpfchenkerne. Die Tropfen, die die Viren enthalten, fallen nach dem Niesen oder Husten rasch auf Oberflächen herunter. Die Ansteckung erfolgt hier wohl meist nicht über die Luft, sondern dann, wenn eine empfängliche Person mit dem virushaltigen Tröpfchen in Kontakt kommt. Auch Ansteckungsversuche an Tieren zeigen, dass die Viren bei sehr niedriger und sehr hoher relativer Luftfeuchtigkeit stabil sind und gut übertragen werden können. Bei einer mittleren Luftfeuchtigkeit dagegen wird das Influenza-Virus schneller inaktiviert und es kommt nur selten zu Übertragungen. Dies ist die Situation, die wir im gemäßigten Klima im Sommer vorfinden.
Wie gut die Viren grundsätzlich mit unterschiedlichen Temperaturen und Feuchtigkeit umgehen können, liegt im wesentlichen an ihrer äußeren Struktur. Diejenigen, die von einer fetthaltigen (Lipid)Membranhülle umgeben sind, gelten allgemein als empfindlicher gegenüber unwirtlichen äußeren Bedingungen wie zum Beispiel höheren Temperaturen und mittlerer Feuchtigkeit. Hierzu gehören die typischen Winterviren (Influenza, Corona, RSV). Während diejenigen ohne Membranhülle wie Rhino- und andere Enteroviren generell stabiler sind.
Trockene Luft, trockene Schleimhaut
Die Luft in einem Flugzeug ist immer extrem trocken, genauso wie in einem beheizten Raum, in dem zuvor durch Lüften viel wasserdurstige kalte Luft (mit einem niedrigen absoluten Gehalt an Wasser) geströmt ist. In diesem Raum herrsche dann eine relative Luftfeuchtigkeit von 10 bis 20 Prozent. „ So etwas gibt es noch nicht einmal in den lebensfeindlichen Wüstenregionen, eine Katastrophe für die Atemwege“, sagt Hugentobler.
Wenn wir trockene Luft einatmen, stört das die Mechanismen der angeborenen Immunabwehr. Der Schleim, der unsere Atemwege bedeckt und feucht hält, trocknet aus. Wenn der Wassergehalt hier von ursprünglich 98 % auf 95 % sinkt, wird der Schleim zäh, die Flimmerhärchen stecken fest. Die Atemwege werden nicht mehr gereinigt, die Viren haben leichteres Spiel, die Schleimhautbarriere zu überwinden.
Die Jahreszeit und das Sozialverhalten
Das Wetter hat zwar einen starken Einfluss darauf, ob wir uns eher drinnen oder draußen aufhalten, im Sommer sind wir meist aktiver als im Winter. Das gilt allerdings hauptsächlich für die Freizeitaktivitäten. Denn heutzutage arbeiten die meisten Menschen nicht mehr unter freiem Himmel. „Die Industrialisierung hat uns in die Gebäude getrieben“, sagt Walter Hugentobler. Die meisten Kontakte haben viele von uns daher während der Arbeitswoche, bei der Fahrt mit der U-Bahn zum Großraumbüro, unabhängig von der Jahreszeit. Ob das enge Zusammensein in geschlossenen Räumen im Winter also tatsächlich ein entscheidender Faktor für die Infektion mit Winterviren ist, wie einige Experten vermuten, ist umstritten. Eine gesicherte Rolle für die Ausbreitung von Infekten haben dagegen die Schulferien, in denen Infektionsketten unterbrochen werden können.
Viren an jedem Ort zu jeder Zeit
Verblüffend sei, dass sich fast in jedem Monat, in einer geografisch definierten Region, ein anderes Virus maximal ausbreiten könne, sagt der Virologe Neal Nathanson von der University of Pennsylvania. Seiner Ansicht nach könnten es daher nicht die Aktivitäten des Menschen sein, die entscheidend zur Saisonalität von Infektionskrankheiten beitrügen. Der Virologe vermutet, wesentlich wichtiger sei die Überlebensfähigkeit des Virus außerhalb des menschlichen Körpers, also zum Beispiel seine speziell ganz eigene Anfälligkeit gegenüber Trockenheit oder Wärme.
Eine entscheidende Rolle spielt aber wohl auch ein Phänomen, über das bisher wenig bekannt ist. Kaum einer ahnt es, aber mit jedem Atemzug atmen wir Bakterien und Viren ein. Milliarden verschiedener Viren besiedeln ähnlich dem bakteriellen Mikrobiom nicht nur den Darm, die Schleimhäute, sogar das Blut; wir atmen Viren ein und auch wieder aus, unzählige von ihnen finden sich in der Luft, die uns umgibt. Rund 100.000 Viruspartikel fand ein US-amerikanisches Forscherteam aus Virginia in je einem Kubikmeter Luft, egal ob die Proben in Innenräumen oder draußen genommen wurden. Die Zusammensetzung dieser Wolke aus Viren verändert sich im Jahreslauf, wie Aaron J. Prussin und seine Kollegen vom Department of Civil and Environmental Engineering, Virginia Tech, Blacksburg vor kurzem herausgefunden haben ( ).
Geheimnisvolles Virom
Bisher kennt man erst einen Bruchteil der geschätzten 100 Millionen genetisch verschiedenen Virustypen, die es wohl insgesamt gibt. Kaum verstanden ist, wie sie miteinander interagieren, welche Nischen sie besetzen, wie sich die Ausbreitung der einen auf die Ausbreitung der anderen Virusart auswirkt. Die Dynamik des Viroms ist bisher kaum verstanden. Zum Virom gehören neben den wenigen Viren, die krankheitserregend sind, eine Fülle überwiegend gutartiger Viren. Jeder Mensch trägt beispielsweise Anelloviren in sich, denen bisher keine Erkrankung zugeordnet werden konnte. Da sich die Forschung bisher hauptsächlich mit den Viren beschäftigt hat, die Krankheiten auslösen, ist größtenteils unbekannt, welche Rolle die Anelloviren und andere gutartige Viren für die Gesundheit des Menschen spielen.
Das Wechselspiel der Virusarten untereinander hat Auswirkungen darauf, welche Typen sich wann und unter welchen Bedingungen durchsetzen können. Einen kleinen Einblick in das Miteinander, wer also wann die Infektionsbühne betreten darf, bieten Untersuchungen zu Grippe- und Schnupfenviren. Diese Viren machen der Bevölkerung meist versetzt zu schaffen. Forscher gehen davon aus, dass beispielsweise die Welle an Schnupfenviren (Rhinoviren) im Winter 2009 den Beginn der „Schweinegrippe“ hierzulande hinausgezögert habe. Auch andersherum gilt, dass die beiden Viren „nicht miteinander können“: während der Grippesaison gibt es nachweislich weniger Schnupfenfälle. Einen Organismus gleichzeitig zu belagern, funktioniert für Rhino- und Influenza-Viren offenbar nicht. Daran könnte das Interferon beteiligt sein. Diesen Botenstoff schütten Körperzellen dann aus, wenn sie von Viren gekapert wurden. Interferon hemmt die Vermehrung von (anderen) Viren.
Was kann ich selber tun?
Wir selber haben einen Einfluss auf die Zusammensetzung der „Viruswolke“ in uns und um uns herum. Um sich vor einer Ansteckung mit potenziell gefährlichen Viren zu schützen, ist es wichtig, Hygienemassnahmen wie Händewaschen, Abstand halten, desinfizieren, lüften usw. einzuhalten. Hilfreich ist, auf eine ausreichende Luftbefeuchtung (ideal 40 bis 60 % relative Luftfeuchte) zu achten. Bei Aktivitäten in eisiger Winterluft empfiehlt es sich, mit einem Schal die Nase warm und feucht zu halten. Seine Immunabwehr unterstützt, wer ausreichend schläft, viel trinkt, sich gesund ernährt, sich möglichst viel im Freien aufhält und sich sportlich moderat betätigt.
…
Hinweis: Die Arbeit an diesem Artikel sowie die weiteren Teile der TAKTVOLL-Serie „Saisonalität von Infektionskrankheiten – was können wir für Covid-19 erwarten?“ wurde mit Mitteln des Recherchefonds „Covid-19“ der Wissenschaftspressekonferenz (WPK) gefördert.
Interessenkonflikte:
Walter Hugentobler gibt an, medizinischer Berater der Firma Condair zu sein.