Konsultation auf der Couch: In Uganda treiben Ärzt*innen die Digitalisierung im Gesundheitswesen an
Erst kürzlich hat Gesundheitsminister Lauterbach die Digitalisierungsstrategie für Deutschland vorgestellt. In Uganda ist man schon weiter: Das Unternehmen Rocket Health bietet Diagnosen am Telefon, einen mobilen Labor- und Apothekenservice. Die Gründer sehen darin ein Erfolgsrezept gegen Ärztemangel und für eine bessere Gesundheitsversorgung.

Here you can findan English version of this articlefor Download. Vous trouverez iciune version française de l'article à télécharger.
Dieser Artikel erscheint im Rahmen unsererSerieüber nachhaltige Entwicklungsziele und Tech-basierte Lösungen aus Afrika, die wir mit einer afrikanisch-deutschen Community diskutieren.
Durch Kampala fährt man nicht, man quetscht sich. Der Straßenverkehr in der Hauptstadt von Uganda ist ein chaotischer Knoten aus Autos und regelrechten Motorrad-Schwärmen. Die meisten von ihnen sind sogenannte Boda Bodas, zweimotorige Taxis. Passagierinnen lassen sich teils im Damensitz chauffieren, andere zwängen sich mit Gepäck oder Kleinkindern hinter den Fahrer, längst nicht alle tragen einen Helm. Straßenmarkierungen sind meist nicht erkennbar und werden ohnehin flexibel interpretiert. Alle fahren kreuz und quer durcheinander, nutzen jede Lücke, weichen Schlaglöchern aus.
Entsprechend erleichtert ist Chancy Lwebuga, dass er nicht in die Stadt fahren muss. „Ich wäre eine Stunde bis ins nächste Labor unterwegs“, sagt er, während er sich auf die Couch in seinem Wohnzimmer setzt. Der 58-Jährige bewegt sich langsam und mit Mühe, er ist schwer nierenkrank: „Mein Arzt sagt, dass ich vor meinem 60. Geburtstag eine Transplantation brauche“. Morgen muss er wieder zur Dialyse, deshalb müssen heute aktuelle Blutwerte bestimmt werden. Aber dafür muss Lwebuga nicht einmal mehr von seiner Couch aufstehen.
Blutabnehmen auf dem Sofa
Seit einem Jahr ist er Kunde des digitalen Gesundheitsunternehmens Rocket Health.Es bietet telemedizinische Sprechstunden, einen mobilen Apotheken- und Laborservice. „Ein Anruf oder eine Kurznachricht genügt und schon ist ein Mitarbeiter auf dem Weg zu mir“, sagt Chancy Lwebuga.
Hier kommt eine Scroll Galerie. Wenn Sie Sound in den Videos hören möchten, sollten Sie dies hier aktivieren:


Anrufe und Nachrichten werden im Call-Center entgegengenommen und digital erfasst.
Mitarbeiter Ivan Ainemaani erhält den Auftrag und packt alles Nötige ein.
Mit dem Motorrad macht er sich auf den Weg zu der Adresse des Patienten.
Wie alle so genannten Field Technicians ist Ivan Ainemaani eine ausgebildete medizinische Fachkraft. „Ich habe vorher als Krankenpfleger in einem Krankenhaus gearbeitet“, sagt er. Der mobile Einsatz für Patient*innen bei ihnen zuhause oder im Büro sei jedoch „interessanter“ und außerdem besser bezahlt. Er und 30 Kollegen sind in und um die Zentrale in Kampala und die Außenstelle in Gayaza in 40 km-Radien unterwegs, verabreichen Impfungen, liefern Medikamente und holen Laborproben ab. Die mobile Servicepauschale beträgt 5000 Shilling (ca.1, 25 €).
Routiniert nimmt Ainemaani Blut ab, beschriftet die Röhrchen, verstaut sie in seiner Kühlbox und misst noch den Blutdruck seines Patienten. „Der Blutdruck ist normal, Ihre Nierenwerte erhalten Sie dann per E-Mail von unserem Labor“, sagt er.


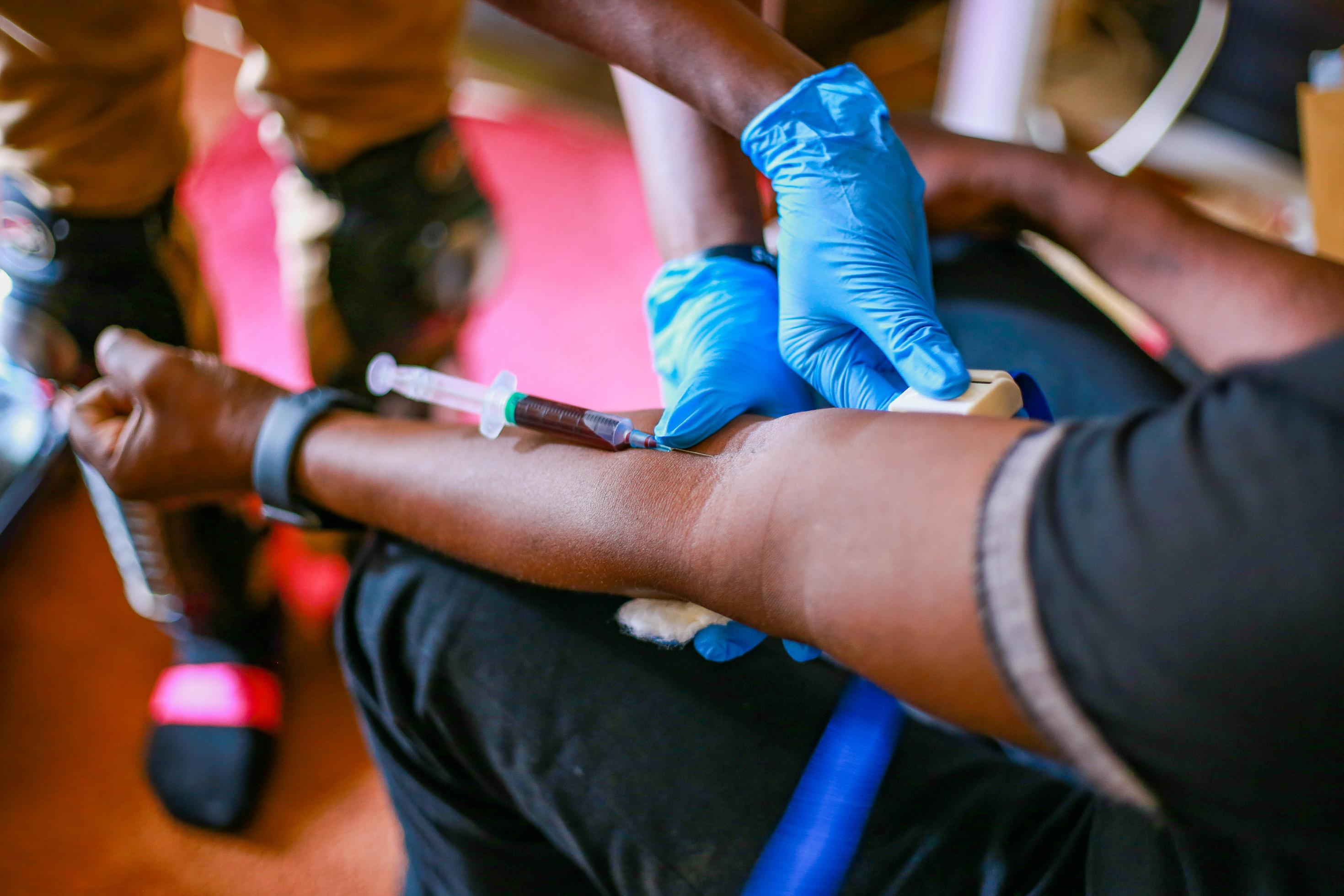


Dieser Service kostet insgesamt 70.000 Shilling (knapp 18 €). Das ist günstig für die wachsende urbane Mittelschicht in Uganda. „Der Preis liegt sogar etwas unter dem des Labors, das ich früher genutzt habe“, sagt Lwebuga, der vor seiner Krankheit als Finanzbeamter gearbeitet hat. Es gebe also keinen Grund, den strapaziösen Weg auf sich zu nehmen und noch dazu Gefahr zu laufen, sich in seinem Gesundheitszustand unterwegs eine Infektion einzufangen.
Mit dem Motorrad ins Labor
Mit der Blutprobe im Gepäck steigt Ivan Ainemaani wieder auf sein Motorrad. „Wir haben extra ein Sicherheitstraining absolviert und tragen Schutzkleidung“, erklärt er in Hinblick auf die alltäglichen Verkehrsunfälle in Kampala. Lieferungen, die keine Fachkraft benötigen könnten in Zukunft auch Drohnen übernehmen, das sei bereits im Gespräch.
Zurück in der Zentrale gibt Ainemaani die Probe im Labor ab und trägt alle Informationen in die Datenbank ein. Labortechnikerin Sharon Okose macht sich direkt an die Arbeit: „Im Durchschnitt brauchen wir zwei bis vier Stunden, bis wir dem Patienten sein Ergebnis zuschicken“. Neben Blutwerten seien Tests für tropische Krankheiten wie Malaria oder Typhus besonders häufig.

127 Mitarbeiter arbeiten derzeit in Vollzeit für das Unternehmen, 102 in Teilzeit. Begonnen hat alles vor rund zehn Jahren mit einem kleinen Team aus jungen Ärzten. Angetrieben habe sie der Ehrgeiz, etwas Neues aufzubauen, eine gewisse Tech-Affinität und der Wunsch, die Gesundheitsversorgung in ihrer Heimat zu verbessern, sagt Co-Gründer John Mark Bwanika. „Damals musste jeder Patient noch in eine medizinische Einrichtung kommen, selbst um einfache Informationen zu erhalten. Sie mussten sich durch den Verkehr quälen und dann teils lang anstehen, um eine Auskunft zu bekommen, die eigentlich nur 5–10 Minuten in Anspruch nimmt“.
Mit Telemedizin gegen Ärztemangel
Die Gründer hatten erlebt, wie der Einsatz digitaler Technologien den Alltag in anderen Bereichen, wie etwa Bankgeschäfte, erleichtert hatte, insofern war die Richtung für sie klar. Sie finanzierten den Start mit Eigenkapital und konzentrierten sich unter dem Namen The Medical Concierge Group zunächst auf den telemedizinischen Service – ein Call-Center für Beratung und einfache Diagnosen. Darin sehen sie auch eine Lösung für den Ärztemangel: Laut Weltgesundheitsorganisation kommen in Uganda auf 10.000 Einwohner 1, 54 Ärzt*innen, in Deutschland sind es 45, 18.
Durch Telemedizin könnten die wenigen Ärzt*innen jeden Tag eine größere Zahl Patient*innen betreuen und zwar unabhängig davon, wo sie lebten, betont Bwanika, der nicht nur approbierter Arzt ist, sondern auch einen Masters-Degree in eHealth hat. Medizinisches Fachpersonal lebe und arbeite vorwiegend in den urbanen Zentren, während Ugander*innen in der Provinz teils „in ihrem gesamten Leben keinen Arzt sehen“. Technologie könnte hier eine Brücke schlagen: „So können Leute in der tiefsten Provinz sogar einen Facharzt erreichen“.
Ist dieser Service immer erreichbar, oder müssen Kund*innen viel Zeit in Warteschleifen verbringen?
Nour Trabelsi, Mitglied der 100Eyes Community in Tunesien.
Bwanika geht von seinem Büro am Labor und der Apotheke vorbei zum Call-Center: Dort sitzt das Service-Team Schulter an Schulter mit ausgebildeten Ärzt*innen. 34 sind hier fest angestellt, sie arbeiten jeden Tag rund um die Uhr in zwei Schichten. Kund*innen können per Kurznachricht um Rückruf bitten.
Alle Patientendaten auf einen Blick
Auf den Bildschirmen der Ärzt*innen sind alle wichtigen Informationen auf einem Dashboard angeordnet: wie viele Patient*innen auf eine telefonische Konsultation warten und wie lange schon, wessen Laborbefunde besprochen werden müssen, bei welchen chronischen Patienten Kontrollanrufe und neue Rezepte fällig sind. Notfälle haben natürlich Vorrang, ansonsten wird nach zeitlicher Abfolge zurückgerufen. „Die Wartezeit ist im Durchschnitt nicht länger als 20 Minuten“, sagt der Arzt Arthur Atyam. Mit einem Klick hat er Zugriff auf alle elektronischen Patientenakten.
Hier kommt eine Scroll Galerie. Wenn Sie Sound in den Videos hören möchten, sollten Sie dies hier aktivieren:



„Wenn viel los ist, berät jeder von uns etwa 40 Patient*innen.“ Arthur Atyam, Allgemeinmediziner.
Die Ärzte beraten, stellen Diagnosen, ordnen Laboruntersuchungen an und verschreiben Medikamente.
Alle Daten werden digital erfasst: Anamnese, Befunde, Medikamente.
Ärzt*innen sehen, welche Medikamente vorrätig sind. Bestellungen werden an die hauseigene Apotheke übertragen.
Nach mehreren Überprüfungs- und Kontrollschritten ist das bestellte Medikament bereit für die Lieferung.
Der Allgemeinmediziner Arthur Atyam arbeitet seit Ende 2020 für das Unternehmen, zuvor hat er in einer Privatklinik in Kampala gearbeitet. Es war das Potenzial der Telemedizin, das ihn reizte – mehr Menschen helfen zu können. Sie brauchen dazu auch nicht zwingend ein Smartphone oder Datenguthaben, sondern können beispielsweise auch per SMS um Rückruf bitten. Ohne großen Aufwand und für 10.000 Shilling (rund 2, 50 €) können Patient*innen am Telefon einen ärztlichen Rat einholen. Das ist ein Bruchteil einer traditionellen Konsultation.
Die Hürde sei für sie niedriger, sie würden sich frühzeitiger melden, angemessen beraten oder behandelt, sagt Atyam. Das gelte auch für Patient*innen, die beispielsweise wegen einer Geschlechtskrankheit Stigmatisierung fürchteten. Per Telefon könne außerdem der Gesundheitszustand chronischer Patienten effektiver überwacht werden.
Wie können sich Bürger*innen der armen Bevölkerungsmehrheit diesen Service leisten?
Robert Katiriko, Mitglied der 100eyes Community aus Tansania.
Atyam ist anfangs für ein Projekt eingestellt worden, das sich auf seine Heimatregion im Norden Ugandas konzentrierte. „Dort gibt es nur wenige Gesundheitszentren und bis zum nächsten Krankenhaus ist es sehr weit“, sagt er. Mit Konsultationen am Telefon habe er dort vielen Menschen helfen können, die einfach nur die richtige Information gebraucht hätten. „Bei uns kursieren viele Mythen, die ich entkräften konnte“, sagt er. Er habe auch darüber aufgeklärt, wie Jungs Infektionen nach Beschneidungen verhindern können oder dafür gesorgt, dass ein mangelernährtes Kind entsprechende Nahrung erhält. „Die Leute haben dann oft den Lautsprecher angeschaltet, alle haben zugehört, konnten Fragen stellen und haben von der Konsultation profitiert“, erinnert sich Atyam.
Doch das war nur eines der zeitlich begrenzten Projekte, die das Unternehmen zu Forschungszwecken und mit entsprechenden Fördergeldern umsetzt – das Alltagsgeschäft sieht anders aus. Seit der Gründung des Unternehmens haben über 150.000 Kunden eines der digitalen Angebote genutzt, 65 Prozent von ihnen haben eine Krankenversicherung. Unter den knapp 46 Millionen Bürger*innen ist diese Gruppe eine Minderheit. Uganda gehört zu den ärmsten Ländern der Welt, das Gesundheitssystem spiegelt Studien zufolge eine große Ungleichheit wider: Arme Ugander sind auf die kostenlosen Behandlungen in den staatlichen Einrichtungen angewiesen, sie erhalten demnach weniger Leistungen als sie brauchen.
Rocket Health gehört zum privaten Gesundheitssektor, der von der wachsenden Mittelschicht genutzt wird. Das telemedizinische Angebot helfe jedoch dabei, die Krankenhäuser zu entlasten, da „nur noch die hingehen, die es wirklich müssen“, betont John Mark Bwanika. Außerdem werde die Prävention gestärkt und somit der Krankenstand verringert, weil die Bürger*innen sich schneller informieren könnten und nicht abwarten würden, bis es ihnen „wirklich schlecht“ gehe. „Unter dem Strich tragen wir also zu einer Verbesserung bei“, betont er. Die Regierung werde „nie genügend finanzielle Mittel haben“, um so viele medizinische Einrichtungen zu betreiben, wie im Land benötigt würden: „Wenn der Privatsektor die Bemühungen des Gesundheitsministeriums also unterstützt, dann ist das ein großes Plus“.
Grenzen der Telemedizin
Ärzte wie Arthur Atyam werden von dem Unternehmen fortwährend geschult, um eine bestmögliche Versorgung aus der Entfernung zu gewährleisten. Im Medizinstudium spielt Telemedizin noch keine Rolle, die Lehrpläne sind auf klassische Konsultationen ausgerichtet. „Die ältere Generation Mediziner ist noch immer sehr skeptisch“, sagt der 30-Jährige.
Und natürlich hätten Konsultationen über das Telefon auch ihre Grenzen. Die Ärzte im Call-Center haben Zugriff auf eine Liste aller medizinischen Einrichtungen in Uganda. Bei Notfällen oder wenn eine körperliche Untersuchung notwendig ist, können sie den Anrufern direkt nächstgelegene oder entsprechend spezialisierte Kliniken empfehlen. Alle Gespräche werden aufgezeichnet und im System gespeichert, das dient der rechtlichen Absicherung sowie der Qualitätskontrolle.

Im Großraumbüro gegenüber des Call-Centers sitzen die Mitarbeiter*innen, die dafür verantwortlich sind, darunter Lilian Claire Nabirye. „Wir haben hier natürlich keinen Zugang zu den sensiblen Patientendaten“, erklärt sie. Jedes Team kann nur auf die Daten zugreifen, die für seine Arbeit erforderlich sind. „Und wir sind schließlich keine Mediziner“, fügt sie hinzu. Während diese jeden Monat Diagnosen und Patientenakten überprüfen, steht für Nabirye die Kundenzufriedenheit im Vordergrund. Sie bewertet beispielsweise, wie empathisch die Ärzt*innen waren und ob sie den Patient*innen genug Zeit gegeben haben, ihre Symptome zu beschreiben. Dabei hält sie sich an standardisierte Checklisten, sucht im Zweifelsfall das Gespräch oder empfiehlt Weiterbildungen.
Überprüfung der Servicequalität
Wichtig sei bei jedem Kundenkontakt auch der Zeitfaktor, sagt Nabirye, die daraufhin neben den Ärzt*innen auch die anderen Mitarbeiter des Unternehmens bewertet. „Ich kann alles in Echtzeit verfolgen“, erklärt sie. Wann Bestellungen eintreffen, wie lange die Bearbeitung braucht, wann sie geliefert werden. Sie deutet auf den Bildschirm ihres Laptops: „Hier zum Beispiel wartet ein Kunde schon zwei Stunden auf sein Medikament. Das ist viel zu lang“. Mit nur zwei Klicks erkennt sie den Grund dafür: Die Arznei ist gerade nicht auf Lager. Sie würden den Patienten entsprechend informieren, sagt Nabirye.
Welche Rolle spielt Technologie bei dieser Lösung?
Aishatu Ella-John, Mitglied der 100eyes Commmunity aus Nigeria.
Alle Systeme, für Ärzt*innen, Fachkräfte in Labor und Apotheke, sind miteinander verknüpft und wurden über die Jahre nach und nach von einem eigenen Tech-Team entwickelt. Telemedizin und eHealth seien zu Beginn neue Konzepte gewesen, nicht nur in Uganda, sondern weltweit, sagt Co-Gründer John Mark Bwanika. „Wir mussten uns also entscheiden, ob wir ein System aus einem US-amerikanischen oder europäischen Krankenhaus übernehmen, ob wir uns das leisten können, ob es in unserem Kontext überhaupt funktioniert und interessant ist“. Es sei die richtige Entscheidung gewesen, geduldig zu sein. Heute habe sein Unternehmen ein „ziemlich ausgereiftes“ System.
Auch beim Datenschutz war Pionierarbeit gefragt. „Als wir anfingen, gab es hier in Uganda noch keine gesetzliche Regelung, also haben wir uns an internationalen Standards orientiert“, sagt Bwanika. Beispielsweise werden alle sensiblen Daten auf Servern in der Konzernzentrale gespeichert und verschlüsselt. Es sei ein fortlaufender Prozess, auf dem aktuellsten Stand zu bleiben, betont Bwanika. Unter anderem beschäftigt er sich momentan auch mit einem möglichen Einsatz Künstlicher Intelligenz für die Vereinfachung und Optimierung einiger Prozesse
Einen großen Unterschied zwischen afrikanischen und europäischen Ländern sieht er darin, dass in Europa „zuerst Vorschriften und Gesetze formuliert werden und erst dann gehandelt wird“. In Uganda dagegen könne man vieles schon vorher umsetzen, vorausgesetzt natürlich, dass dies auf verantwortungsvolle Weise geschehe. Aus seiner Sicht ist das der „smartere Ansatz“. Denn das bedeute auch, dass „die praktischen Erfahrungen dann in die Gesetzgebung einfließen“ und diese dann weniger „akademisch“ sei.
Bwanika hat ehrgeizige Pläne für das Unternehmen und auch das entsprechende Kapital dafür. Nach einem sprunghaften Wachstum während der Corona-Pandemie konnten die Gründer über fünf Millionen Dollar für die Expansion in andere Länder Ostafrikas eintreiben. Dort gibt es zwar schon andere digitale Gesundheitsdienste, aber keinen integrierten, der Telemedizin mit Labor- und Apothekenservice verbindet. „Unsere Vision ist es, zu einem panafrikanischen Unternehmen zu wachsen, der führende Anbieter für digitalen Gesundheitsservice und Telemedizin auf dem Kontinent zu werden“, sagt Bwanika. Telemedizin werde in nicht allzu ferner Zukunft „Mainstream“ sein.



Die eigene Heimat vergessen die Gründer dabei nicht, denn auch dort expandiert ihr Unternehmen. Vor einem Jahr wurde eine Klinik im rund 17 Kilometer entfernten Gayaza eröffnet. Von dort aus ist Ivan Ainemaani am nächsten Tag auf seinem Motorrad mit einer Medikamentenlieferung zu einer Kundin unterwegs. „Es wäre toll, wenn wir unseren Service auf ganz Uganda ausweiten könnten“, sagt er. Denn dann würden auch Menschen in ländlichen Regionen profitieren, wo der Bedarf groß ist, es aber wesentlich weniger Labore und Apotheken gibt.
Das Projekt wurde gefördert von dem European Journalism Center, durch das Programm Solutions Journalism Accelerator. Dieser Fonds wird unterstützt von der Bill und Melinda Gates Foundation.